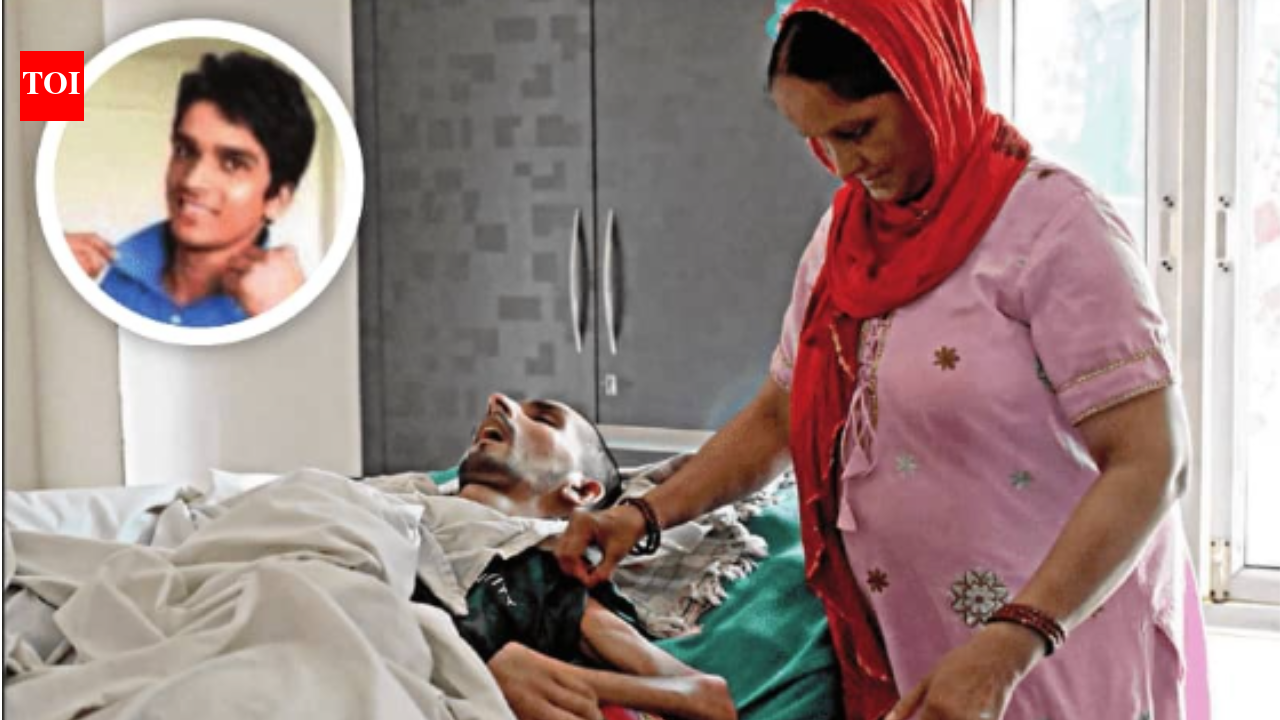
एक ऐतिहासिक फैसले में, जो चिकित्सा के सबसे कठिन नैतिक प्रश्नों में से एक पर फिर से विचार करता है, सुप्रीम कोर्ट ने बुधवार को एक 31 वर्षीय व्यक्ति से कृत्रिम जीवन समर्थन (या निष्क्रिय इच्छामृत्यु, जैसा कि इसे आमतौर पर जाना जाता है) वापस लेने की अनुमति दी, जो 13 साल से अधिक समय से कोमा में था। हरीश राणा मामले में निर्णय पहली बार है कि अदालत ने स्थायी वनस्पति अवस्था में किसी रोगी के लिए सीधे निष्क्रिय इच्छामृत्यु की अनुमति दी है। डॉ. सुषमा भटनागर पूर्व एम्स प्रमुख और ओंकोएनेस्थेसिया और प्रशामक चिकित्सा के प्रोफेसर कहते हैं टाइम्स ऑफ इंडिया चिकित्सा पद्धति में इसका क्या अर्थ है और डॉक्टर कैसे निर्णय लेते हैं कि जीवन समर्थन कब वापस लेना चाहिए।चिकित्सा पद्धति में निष्क्रिय इच्छामृत्यु का क्या अर्थ है?सरल शब्दों में, इसमें जीवन समर्थन को वापस लेना, कुछ प्रकार के कृत्रिम समर्थन को रोकना शामिल है जो रोगी की स्थिति में सुधार किए बिना जीवन को लम्बा खींचता है। उदाहरण के लिए, डॉक्टर कृत्रिम आहार, तरल पदार्थ, या अन्य जीवन-निर्वाह हस्तक्षेप बंद कर सकते हैं जब वे फायदेमंद नहीं रह जाते हैं। लक्ष्य सक्रिय रूप से जीवन को समाप्त करना नहीं है, बल्कि उन उपचारों को रोकना है जो केवल पीड़ा को बढ़ाते हैं और बीमारी को अपना कोर्स जारी रखने की अनुमति देते हैं जब वसूली संभव नहीं होती है।डॉक्टर किन स्थितियों में जीवन समर्थन वापस लेने पर विचार करते हैं?डॉक्टर इस पर तब विचार करते हैं जब उपचार से मरीज को कोई फायदा नहीं होता और केवल तकलीफ बढ़ती है। ऐसे मामलों में, आक्रामक चिकित्सा सहायता जारी रखना रोगी के सर्वोत्तम हित में नहीं हो सकता है। स्थितियों में स्थायी वनस्पति अवस्था, गंभीर और अपरिवर्तनीय मस्तिष्क की चोट, टर्मिनल कैंसर, अंतिम चरण की गुर्दे की विफलता जिसमें डायलिसिस अब प्रभावी नहीं है, या उन्नत हृदय रोग शामिल हो सकते हैं जिसमें उपचार के विकल्प समाप्त हो गए हैं। इसमें वेंटिलेटरी सपोर्ट को वापस लेना, रक्तचाप को कृत्रिम रूप से बनाए रखने वाली दवाओं को रोकना, डायलिसिस, ट्यूबों के माध्यम से कृत्रिम भोजन, या अन्य हस्तक्षेप जो रोगी की स्थिति में सुधार किए बिना शरीर के कार्यों को बनाए रखते हैं, शामिल हो सकते हैं।

डॉक्टर यह कैसे निर्धारित करते हैं कि किसी मरीज के ठीक होने की कोई संभावना नहीं है और भारत में जीवन समर्थन वापस लेने से पहले किन सुरक्षा उपायों का पालन किया जाना चाहिए?स्थापित चिकित्सा मानदंड और परीक्षण हैं। उदाहरण के लिए, कोमा या वनस्पति अवस्था जैसी स्थितियों की पुष्टि के लिए विशिष्ट उपकरणों का उपयोग किया जाता है। उन्नत कैंसर जैसी लाइलाज बीमारियों में, साक्ष्य-आधारित चिकित्सा दिशानिर्देशों का उपयोग करके पूर्वानुमान और ठीक होने की संभावनाओं का मूल्यांकन किया जाता है। भारत में, आमतौर पर कोई भी निर्णय लेने से पहले प्राथमिक और माध्यमिक मेडिकल बोर्ड द्वारा समीक्षा शामिल होती है। कुछ मामलों में, यह सुनिश्चित करने के लिए अस्पताल नैतिकता समितियां भी शामिल हो सकती हैं कि प्रक्रिया सुप्रीम कोर्ट द्वारा स्थापित चिकित्सा नैतिकता और कानूनी दिशानिर्देशों का अनुपालन करती है। ये उपाय सुनिश्चित करते हैं कि निर्णय चिकित्सकीय रूप से उचित और नैतिक रूप से सही है।जीवित वसीयत या अग्रिम निर्देश कितने महत्वपूर्ण हैं?वे अत्यंत महत्वपूर्ण हैं. यदि किसी मरीज़ ने पहले ही स्पष्ट रूप से बता दिया है कि ऐसी परिस्थितियों में वह किस प्रकार का उपचार चाहेगा या नहीं चाहेगा, तो डॉक्टर और परिवार उसकी इच्छा का पालन कर सकते हैं। रोगी की स्वायत्तता का सम्मान करना चिकित्सा नैतिकता का एक बुनियादी सिद्धांत है।भारत में डॉक्टरों को जीवन समर्थन वापस लेने के अनुरोध कितनी बार प्राप्त होते हैं?भारत में यह अभी भी अपेक्षाकृत दुर्लभ है।अग्रिम निर्देशों के बारे में जानकारी सीमित है। सांस्कृतिक रूप से, कई परिवारों को मृत्यु को जीवन के स्वाभाविक हिस्से के रूप में स्वीकार करना मुश्किल लगता है।सक्रिय और निष्क्रिय इच्छामृत्यु के बीच क्या अंतर है, और उत्तरार्द्ध सहायता प्राप्त आत्महत्या या सहायता प्राप्त मृत्यु से कैसे भिन्न है?सक्रिय इच्छामृत्यु में मौत का कारण बनने के लिए जानबूझकर दवाओं का सेवन शामिल है। निष्क्रिय इच्छामृत्यु का तात्पर्य जीवन-निर्वाह उपचारों को वापस लेने या निलंबित करने से है और इसमें उन चिकित्सा हस्तक्षेपों को रोकना शामिल है जो अब फायदेमंद नहीं हैं। सहायता प्राप्त आत्महत्या में किसी व्यक्ति को अपना जीवन समाप्त करने में सक्रिय रूप से मदद करना शामिल है, आमतौर पर ऐसी दवाएं प्रदान करके जो व्यक्ति स्वयं लेता है।निष्क्रिय इच्छामृत्यु के बारे में कुछ आम ग़लतफ़हमियाँ क्या हैं?कई लोगों का मानना है कि इसका मतलब है कि डॉक्टर सक्रिय रूप से किसी मरीज की जिंदगी खत्म करने की कोशिश कर रहे हैं। वास्तव में, इसमें आम तौर पर उन चिकित्सीय हस्तक्षेपों को रोकना शामिल होता है जो अब उपयोगी नहीं हैं और जीवन के अंत में आराम, देखभाल और सम्मान पर ध्यान केंद्रित करना शामिल है।चिकित्सीय नैतिकता के दृष्टिकोण से, इन प्रथाओं के साथ अलग-अलग व्यवहार क्यों किया जाता है?चिकित्सा नैतिकता कोई नुकसान न करने और उन उपचारों से बचने पर जोर देती है जो कोई लाभ नहीं देते हैं। जब उपचार केवल ठीक होने की वास्तविक संभावना के बिना पीड़ा को बढ़ाता है, तो उपचार वापस लेना नैतिक रूप से उचित माना जा सकता है।